Zusammenhang von Vitamin D und Multipler Sklerose
Die genauen Ursachen der Multiplen Sklerose (MS) gelten bisher als nicht vollständig geklärt. In jüngerer Zeit mehren sich nun jedoch die Hinweise, dass ein Mangel an Vitamin D der möglicherweise zentrale Faktor bei der Entstehung der Multiplen Sklerose ist. Neue Therapieverfahren haben zudem gezeigt, dass sich Multiple Sklerose durch hochdosiertes Vitamin D deutlich lindern und sogar vollständig zum Stillstand bringen lässt.
In diesem Artikel möchten wir den Zusammenhang von Vitamin D und Multipler Sklerose aus verschiedenen Blickwinkeln betrachten:
- Die Verbindung von Vitamin D zu MS: Sonne, UV-Strahlung und Vitamin-D-Spiegel
- Therapeutische Erfolge mit Vitamin D
- Wirkmechanismen von Vitamin D bei MS
- Das Coimbra-Protokoll
Kann Vitamin D Multiple Sklerose heilen?
Die zentrale Frage für Menschen, die unter Multipler Sklerose leiden, ist sicher, ob Vitamin D bei Multipler Sklerose helfen kann.
Sicher ist mittlerweile, das Vitamin D eine präventive Funktion hat: Das Risiko für MS steigt mit sinkender Vitamin-D-Versorgung und die Schwere der Symptome nimmt mit steigendem Vitamin-D-Spiegel ab.
Der therapeutische Einsatz von Vitamin D konnte in Studien bisher sehr vielversprechende, meist aber nur teilweise Erfolge bringen. Nur ein sehr hochdosiertes Protokoll (Coimbra-Protokoll) konnte bisher eine völlige Remission der MS durch Vitamin D erreichen.
Dieser Artikel soll den Verlauf der Erforschung von Vitamin D bei MS nachzeichnen und ein umfassendes Bild des aktuellen Forschungsstandes (2016) liefern. Zunächst seien jedoch einige Grundlagen besprochen.
Das ist wichtig
|
Was ist Multiple Sklerose?
MS ist eine chronisch-entzündliche Nervenerkrankung, die das zentrale Nervensystem angreift. Dabei wird die Nervenschutzschicht Myelin (auch: ‚Markscheide‘) angegriffen, was zu einem teilweisen oder völligen Verlust der Nervenfunktion führt. Symptome können praktisch überall auftreten, je nachdem, wo im zentralen Nervensystem sich die MS bemerkbar macht.
Die Multiple Sklerose zählt zu den Autoimmunerkankungen, sie ist charakterisiert durch mehrere (multiple) verstreute, entzündliche Entmarkungsherde in der weißen Substanz von Gehirn und Rückenmark, die durch den Angriff körpereigener Abwehrzellen auf die Myelinscheiden der Nervenzellfortsätze verursacht werden.
Die aktive Entzündungsherde im Gehirn und Nervensystem zeigt sich durch entsprechende Plaques auch in bildgebenden Verfahren (Magnetresonanztomographie, MRT, MRI).
Die Multiple Sklerose verläuft in mehreren Stadien, deren Darstellung jedoch den Rahmen dieses Artikels sprengt.
Ursachen der Multiplen Sklerose
Die genaue Entstehung der Multiplen Sklerose ist bisher nicht bekannt. Es wird allgemein davon ausgegangen, dass ein Zusammenspiel aus mehreren Entstehungsfaktoren die Krankheit zum Ausbruch bringt. [1, 2] Dazu zählen insbesondere
- Die Genetik,
- Der Vitamin-D-Status
- Infektionskrankheiten (z.B. das Eppstein-Barr-Virus).
MS ist eine Autoimmunerkrankung, bei der sich das Immunsystem des Körpers gegen eigenes Gewebe richtet. Fast alle Gene, die im Zusammenhang mit einem erhöhten MS-Risiko bisher erforscht sind, betreffen das Immunsystem. [3, 4] Die stärkste Korrelation zeigt der HLA-Genotyp HLA-DRB1. [5]
Auch die weiteren zentralen Entstehungsfaktoren – Vitamin D und Infektionen – betreffen das Immunsystem, so dass eine Fehlregulierung des Immunsystems heute als grundsätzlicher Entstehungsmechanismus der MS angesehen wird. [6]
Es wird weiter oftmals davon ausgegangen, dass die genannten Entstehungsfaktoren ihren Effekt bereits viele Jahre vor dem Ausbruch der Multiplen Sklerose ausgeübt haben. In den meisten Fällen bricht die MS im jungen Erwachsenenalter aus, so dass die eigentliche Entstehung der Krankheit von einigen Forschern in der Kindheit und Jugend vermutet wird. [7]
Zusammenfassend scheint eine genetische Prädisposition im Zusammenspiel mit verschiedenen weiteren Faktoren die Multiple Sklerose auszulösen. Eine aktuelle These ist dabei, dass die Versorgung mit Vitamin D in diesem Zusammenhang der ausschlaggebende Punkt ist. Dieser These soll in diesem Artikel nachgegangen werden.
Multiple Sklerose und Sonne: Geografische Verteilung
Ein Zusammenhang von Vitamin D und Multipler Sklerose wird schon lange vermutet, erstmals wurde die Theorie in den 70er Jahren aufgestellt. [8] Heute existieren zahlreiche Belege für diese Theorie.
Ausgangspunkt war dabei die Beobachtung, dass sich die Häufigkeit der MS-Erkrankungen entlang des Breitengrades und UV-Indexes verteilt: Die Häufigkeit der Multiplen Sklerose nimmt vom Äquator hin zu den beiden Polen immer weiter zu. [9-12] Dies entspricht der Intensität der Sonneneinstrahlung und damit auch der Vitamin-D-Versorgung. Auch saisonal nimmt die Häufigkeit von Neuerkrankungen und Schüben in der dunklen Jahreszeit zu.
Diese Theorie bekam weitere Plausibilität durch die Beobachtung, dass die geografische Verteilung von MS dort niedriger ausfiel, als rechnerisch vorhergesagt, wo der Verzehr an Fisch – und damit Vitamin D – besonders hoch ist. [13] Es konnte auch gezeigt werden, dass eine Migration aus nördlichen in südlichere Gebiete das Risiko, an Multipler Sklerose zu erkranken, deutlich vermindert. [14, 15]
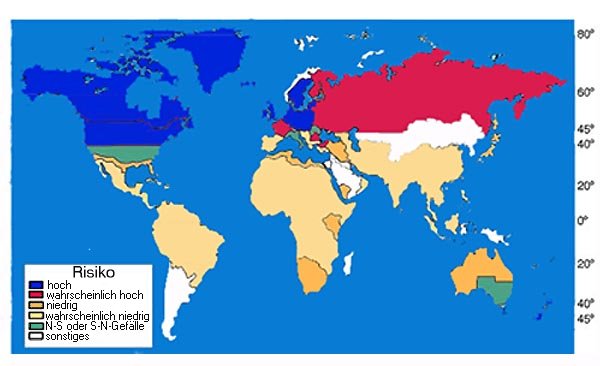
Sonnenexposition und Multiple Sklerose
Ausschlaggebend für die Entstehung von MS ist möglicherweise die UV-Versorgung während der Kindheit und Jugend. [16]
Eine Studie in Tasmanien kam zu dem Ergebnis, dass vor allem die Sonnenexposition zwischen dem 6 und 15 Lebensjahr das MS-Risiko maßgeblich beeinflusst. Die Studie ergab außerdem, dass die Exposition im Winter – dies entspräche dem Vermeiden sehr niedriger Vitamin-D-Spiegel – den größten Unterschied macht. [17]
Auch Studien an eineiigen Zwillingen zeigten, dass das Risiko für MS mit zunehmender Sonnenexposition in der Kindheit deutlich sinkt. [18] Gleichzeitig ist dies auch ein Beleg dafür, dass nicht genetische Faktoren allein für Multiple Sklerose verantwortlich sein können. Andere Studien konnten keinen Alters-bezogenen Zusammenhang finden. [19]
Wie weit der Einfluss der UV-Strahlung möglicherweise zurückreicht, zeigten Studien, die einen starken Zusammenhang zwischen der Jahreszeit der Schwangerschaft und der Häufigkeit von MS im späteren Leben nachwiesen. Im Frühjahr geborene (also Schwangerschaft während des Herbstes und Winters) haben ein deutlich höheres Risiko, an MS zu erkranken. [20, 21] Auch ein möglicher Wirkmechanismus ist bekannt: Ein Vitamin-D-Mangel der Mutter während der Schwangerschaft verändert signifikant die Struktur des kindlichen Gehirns. [22, 23] Die dabei beobachteten Veränderungen lassen sich auch bei vielen MS-Patienten beobachten, was aber keine Kausalität belegt.
Zusammengefasst zeigten die Studien, dass eine gute UV-Versorgung das Risiko für MS deutlich senkt und Phasen von UV-Mangel das Risiko deutlich erhöhen.
Unklar ist vorerst, ob dabei die Versorgung im Mutterleib und der Kindheit ausschlaggebend ist. Heute wird aber eher davon ausgegangen, dass ein längerer UV-Mangel zu jedem Zeitpunkt einen Risikofaktor darstellt. [24]
Der Beweis für die UV-Theorie
Den Beleg für die UV-Theorie erbrachte schließlich eine Studie aus 2011, die mit Hilfe von genauen UV-Werten, die durch Satelliten gemessen wurden, nachweisen konnte, dass die Häufigkeit der MS-Erkrankungen um so geringer ist, je höher die Sonneneinstrahlung ist. Der real gemessene UV-Index sagte dabei die Häufigkeit von MS sogar noch 20-Mal genauer vorher, als nur der Breitengrad allein. [25] Auch anhand der UV-bedingten Hautalterung – einem Marker für die Sonnenexposition im Laufe des Lebens – lässt sich das MS-Risiko ebenso genau vorhersagen. [26]
Ein Zusammenhang von Multipler Sklerose mit der UV-Exposition ist damit belegt. Allerdings war dadurch nicht eindeutig geklärt, ob das durch die UV-Strahlung produzierte Vitamin D oder andere, von Vitamin D unabhängige Effekte der UV-Strahlung für diesen Zusammenhang verantwortlich sind. Hierzu muss ein direkter Zusammenhang von MS und dem Vitamin-D-Spiegel nachgewiesen werden.
Vitamin-D-Spiegel und Multiple Sklerose
Eine Analyse des Zusammenhangs von Multipler Sklerose mit dem Vitamin-D-Spiegel ist komplexer als man zunächst vermuten würde. MS-Patienten haben grundsätzlich oftmals auffällig niedrige Vitamin-D-Spiegel. [27] Dies ist aber nicht allein aussagekräftig, da auch eine umgekehrte Kausalität vorliegen kann – zum Beispiel, weil die Erkrankten weniger Zeit im Freien verbringen. [28]
Es wird zudem teilweise angenommen, dass vor allem der Vitamin-D-Spiegel in der Kindheit und Jugend eine große Rolle spielt und das insgesamt längere Perioden schlechter Vitamin-D-Versorgung ausschlaggebend sind. Stichprobenartige Messungen des Vitamin-D-Spiegels im späteren Leben geben aber nur Momentaufnahmen wieder und sind darum in diesem Zusammenhang wenig aussagekräftig.
Der genaue Zusammenhang zwischen MS und dem Vitamin-D-Spiegel ließe sich also zweifelsfrei nur nachweisen durch Langzeit-Studien mit regelmäßiger Messung der Vitamin-D-Spiegel. Solche Studien existieren nach unserem Wissen nicht.
In Annäherung daran wurde durch Blutspender-Datenbanken ein starker Zusammenhang von Vitamin-D-Spiegeln in jungen Jahren und dem späteren Auftreten von MS nachgewiesen. Ein hoher Vitamin-D-Spiegel in jungen Jahren reduzierte das Risiko für MS um beachtliche 84-97 %. [29, 30]
Einige Studien konnten ähnliche Zusammenhänge auch für den Vitamin-D-Spiegel im Mutterleib und der frühen Kindheit nachweisen. [31]
Vitamin-D-Spiegel und Krankheitsverlauf der Multiplen Sklerose
Wie sich weiter zeigte, beeinflusst der Vitamin-D-Spiegel nicht nur die Entstehung, sondern auch den Verlauf von Multipler Sklerose. In mehreren Studien zeigte sich, dass Schübe um so seltener und harmloser ausfielen, je höher der Vitamin-D-Spiegel war. [32-34] Pro 10 ng/ml 25-OH-Vitamin D im Serum reduzierte sich die Schubrate dabei um jeweils bis zu 30 Prozent.
Anhand des Vitamin-D-Spiegels lässt sich auch das Auftreten und die Schwere neuer Läsionen im MRT vorhersagen, wie eine Studie aus 2012 zeigte: Der Vitamin-D-Spiegel ist umgekehrt assoziiert mit der MS-Aktivität im MRT. [35, 36] Je höher also der Vitamin-D-Spiegel, desto geringer die MS-Aktivität.
Diese Ergebnisse sprechen stark für eine ursächliche Rolle des Vitamin D, die nun durch Interventionsstudien – also die Behandlung von MS-Patienten mit Vitamin D – zu überprüfen ist.
Vitamin D Substitution bei Multipler Sklerose
Ausgehend von diesen starken Zusammenhängen stellt sich nun nämlich natürlich die Frage, inwiefern Vitamin D therapeutisch bei Multipler Sklerose eingesetzt werden kann. Leider sind die veröffentlichten Ergebnisse hier bisher nicht eindeutig.
Gleich diverse Studien konnten zeigen, dass eine Therapie mit Vitamin D die Schübe reduziert und zu weniger Läsionen im MRT führt. [37-39]
Gleichzeitig gibt es aber auch Studien, die einen solchen Zusammenhang nicht feststellen konnten. [40] Warum die Ergebnisse so unterschiedlich ausfallen, lässt sich vermutlich durch die unterschiedlichen Dosierungen und Designs erklären, wie wir weiter unten sehen werden.
Ergebnisse der SOLAR-Studie
Die bisher größte Studie zum ergänzenden Einsatz von Vitamin D zusätzlich zur konventionellen MS-Therapie, die sogenannte SOLAR-Studie, kam 2016 zu gemischten Ergebnissen: Eine Dosis von 14.000 IE pro Tag reichte zwar nicht aus, um das Studienziel einer völligen Remission zu erreichen, zeigte aber deutlich positive Wirkung: Die MRI-Scans zeigten eine deutliche Besserung der Läsionen um 32 Prozent und die Schubrate sank um 30 Prozent.[41] Die Blutspiegel der Probanden zum Ende der Studie lagen bei durchschnittlich 80 ng/ml.
Studienautor Dr. Raymond Hupperts kommentierte das Ergebnis wie folgt: [42]
„Die Ergebnisse beweisen, dass Vitamin D eine Rolle bei MS spielt und dass die bisher beobachteten Assoziationen nicht als Störvariablen oder umgekehrte Kausalität erklärt werden können.“
Eine zentrale Rolle des Vitamin D bei der Entstehung und dem Fortschreiten Multipler Sklerose kann damit als belegt gelten.
Genetische Veränderung des Vitamin-D-Metabolismus
Nachdem bekannt ist, dass sowohl genetische Ursachen, als auch Vitamin D eine Rolle spielen, untersuchte eine Studie aus 2016, ob genetische Mutationen, welche den Vitamin-D-Metabolismus negativ beeinflussen, statistisch mit MS in Zusammenhang zu bringen sind. Dies wäre ein starkes Indiz dafür, dass ein Vitamin-D-Mangel tatsächlich die Ursache für MS ist, da diese Gene bei der Geburt angelegt sind und eine umgekehrte Kausalität damit ausgeschlossen ist.
Untersucht wurden Mutationen am Gen des Vitamin-D-Transportproteins und am Gen der Vitamin-D-25-Hydroxylase, welche Vitamin D in seine Transportform 25(OH)D umwandelt und dazu führen, dass die Träger sehr viel höhere Dosen Vitamin D benötigen, um ähnliche Spiegel zu erreichen, wie Kontrollpersonen ohne die Mutation.
Die Studie untersuchte die Häufigkeit solcher Vitamin-D-Polymorphismen (Single nucleotide polymorphisms; SNPs) in Zusammenhang mit MS und verglich die Ergebnisse mit anderen Risikofaktoren, wie Alter, Geschlecht, Rauchen und dem Auftreten von Mutationen an anderen MS-relevanten Genen. Auch nach Ausschluss all dieser anderen Faktoren zeigte sich ein eindeutiger Zusammenhang zwischen den Vitamin-D-Polymorphismen und MS. Die Studie kam zu dem Schluss:
„Diese Ergebnisse bringen starke Beweise dafür, dass niedrige 25(OH)D-Spiegel eine Ursache für MS sind, unabhängig von allen anderen Risikofaktoren.“ [43]
Auch eine zweite, sehr ähnliche Studie aus Schweden, ebenfalls aus 2016, kam zum gleichen Ergebnis: „Vitamin D Mangel scheint ein kausaler Risikofaktor für MS zu sein.“ [44]
Solche Zusammenhänge waren schon in früheren Studien deutlich geworden. [45] Ein kausaler Zusammenhang ergibt sich ebenfalls aus früheren Studien, welche feststellten, dass eine genetisch bedingte Form von Rachitis, welcher eine seltene Mutation am Gen der Vitamin-D-25-Hydroxylase zugrunde liegt, zu einer Erkrankung an MS führen kann. [46, 47]
Wirkung von Vitamin D auf MS
Wie aber wirkt Vitamin D bei Multipler Sklerose? Gleich mehrere Wirkmechanismen werden diskutiert:
- Immunmodulation
Vitamin D reguliert das Immunsystem. Vitamin D verschiebt die Immunantwort dabei in Richtung einer nicht-entzündlichen Immunreaktion. Dabei wird die Anzahl der regulatorischen T-Zellen erhöht und pro-entzündliche Helferzellen wie Th1 und Th17 reduziert. [48, 49] - Neurotrophine
Vitamin D beeinflusst eine Gruppe von Neurotrophinen, die als Botenstoffe im Nervensystem dienen und die Differenzierung und das Überleben von Neuronen fördern, - HLA-Genotyp
Vitamin D steuert den HLA-Genotyp HLA-DRB1*1501, dieser Satz an Genen ist stark mit MS assoziiert. [50] - Myelin Oligodendrozyten Glykoprotein (MOG)
Vitamin D erhöht die Expression von MOG, einem Protein, was am Aufbau der Myelinscheiden beteiligt ist, und als Ziel der Antikörper bei MS diskutiert wird. [51, 52]
Im Folgenden werden wir uns ganz auf die Regulierung des Immunsystems konzentrieren, die das schlüssigste Modell liefert, wie Vitamin D Multiple Sklerose beeinflusst. Es ist aber nicht auszuschließen, dass es die Summe aller genannten Wirkungen des Vitamin D ist, die bei MS eine Rolle spielt.
Vitamin D und Th-17-Immunmodulation bei MS
Multiple Sklerose ist eine Form von chronischer Entzündung, ausgelöst durch den Angriff von Immunzellen auf das körpereigene Myelin. Solche entzündliche Immunreaktionen werden durch die Helferzellen Th1 und Th17 und die von ihnen produzierten Zytokine vermittelt.
Lange Zeit wurde vermutet, dass allein eine übermäßige Th1-Antwort für die Symptome der Multiplen Sklerose verantwortlich ist. Diese Theorie konnte jedoch zumindest in Maus-Modellen durch gezieltes Ausschalten des Th1-Signalweges widerlegt werden. [53-55] Erst vor wenigen Jahren wurde eine alternative Theorie formuliert, die davon ausgeht, dass nicht die Th1-Zellen, sondern Th17-Zellen die eigentlich verantwortlichen sind. [56-59]
Ende 2016 wurden nun auch die Signalwege für die Entstehung von Th17-Autoimmunreaktionen entschlüsselt – bisher war unklar, warum sich die Th-17-Zellen gegen das eigene Gewebe richten. [60]
Vitamin D unterdrückt sowohl die Th1- als auch die Th17-Antwort und damit eine entzündliche Autoimmunreaktion.[61-64] Dieser Wirkmechanismus wird heute vermehrt als Modell für die Wirkung von Vitamin D bei MS angesehen.
Vitamin D ist dabei eine der wenigen Substanzen, die in der Lage ist, selektiv entzündliche Immunreaktionen zu unterdrücken, ohne dabei das Immunsystem als Ganzes zu beeinträchtigen. In dieser Hinsicht ist Vitamin D den synthetischen MS-Medikamenten deutlich überlegen.
Entschlüsselung des Vitamin-D-Mechanismus bei MS
Durch die in den letzten paar Jahren gewonnenen Erkenntnisse scheint eine Entschlüsselung der Ursachen von Multipler Sklerose nun zum Greifen nahe. Eine Hypothese ist, dass ein Zusammentreffen mehrerer Faktoren zur MS führt:
- Genetische Veranlagung
Bestimmte HLA-Genotypen, sowie Mutationen an den Genen des Vitamin-D-Metabolismus stellen eine genetische Prädisposition für MS dar. - Vitamin-D-Mangel
Ein Vitamin-D-Mangel kombiniert mit der genetischen Störung des Vitamin-D-Stoffwechsels führt zu einer sehr schlechten Versorgung mit aktivem Vitamin D. - Fehlregulation des Immunsystems
Durch den Mangel an Vitamin D kommt es zu einer Fehlregulation des Immunsystems. - Auslösender Faktor
Eine Infektion – aber möglicherweise auch Stress und Krisensituationen – fordern das Immunsystem heraus und lösen eine ausufernde Autoimmunreaktion aus.
Diese Theorie der MS verbindet recht schlüssig die bisher beobachteten Mechanismen und Risikofaktoren. Wie aber erklärt sich der bisher nicht befriedigend nachgewiesene therapeutische Effekt von Vitamin D bei Multipler Sklerose?
Vitamin D als MS-Therapie – wirkt es oder nicht?
Die bisher gemachten Studien weisen zum Teil erhebliche Mängel auf. Dazu gehören:
Ausrichtung auf Dosis statt auf den Spiegel
Die bisher angestellten Studien arbeiteten zumeist mit festen Wochendosen. Ziel war dabei nicht ein bestimmter Vitamin-D-Spiegel oder gar die tatsächliche Aktivität des Vitamin D, sondern der Fokus lag allein auf der Dosierung. Dieses Vorgehen wurde schon häufig kritisiert, ist aber leider immer noch Praxis. Sinnvoller als bestimmte Dosierungen zu untersuchen, ist eine Untersuchung der Wirkung verschiedener Vitamin-D-Spiegel, da je nach Ausgangsspiegel und Vitamin-D-Stoffwechsel identische Dosen zu ganz verschiedenen Blutspiegeln führen können.
Zu niedrige Spiegel
Die in den aktuellen Studien zumeist erreichten Blutspiegel von rund 40 ng/ml sind vermutlich zu niedrig, um bei Multipler Sklerose eine Wirkung zu entfalten. Der mutmaßlich genetisch beeinträchtigte Vitamin-D-Stoffwechsel ist bei MS-Patienten vermutlich auf höhere Dosen und Blutspiegel angewiesen, um eine Wirkung zu entfalten. [65, 66] MS-Patienten weisen häufig Mutationen des Vitamin-D-Stoffwechsels auf und benötigen höhere Dosen als gesunde Kontrollen, um die gleichen Blutspiegel zu erreichen. Entsprechend konnten die bisher besten Ergebnisse in einer Eskaltionsstudie erreicht werden, bei welcher die Sicherheit hoher Dosen Vitamin D bei MS-Patienten untersucht wurde. Auch die Solar-Studie, die immerhin mit Dosen von 14.000 IE pro Tag und Blutspiegeln von 80 ng/ml arbeitete, brachte vielversprechende Ergebnisse.
Wochendosen statt täglicher Einnahme
Zudem wurden oft Wochendosen verwendet, die neueren Erkenntnissen zu Folge möglicherweise gar keine Wirkung auf das Immunsystem haben und darum bei solchen Studien nicht eingesetzt werden sollten. [67] Nur eine tägliche Einnahme stellt dieser Theorie zu Folge eine zelluläre Vitamin-D-Versorgung und eine wirksame Immunmodulation sicher.
Nicht-Beachtung neuer Modelle
Einige neue Modelle gehen von MS als einer Form von Vitamin-D-Resistenz aus. Möglicherweise sind die allgemeinen Richtwerte zu Vitamin-D-Spiegeln auf MS-Patienten nicht anwendbar und es müssen individuell angepasste Spiegel erreicht werden.
Vitamin D Dosierung für Multiple Sklerose
Wie oben bereits beschrieben, zeigen aktuelle Studien erst bei Dosen um die 14.000 IE pro Tag wirklich zufriedenstellende Ergebnisse. Selbst diese Dosierung könnte aber noch zu niedrig sein. Überhaupt ist fraglich, ob es eine allgemeine Empfehlung zur Dosierung geben kann. Aktuelle Therapieverfahren, wie das gleich folgende Coimbra-Potokoll arbeiten mit individuell eingestellten Dosierungen, die eine erhebliche Bandbreite aufweisen.
Aufgrund der Gefahr einer Überdosierung ist von Selbstversuchen mit Mega-Dosierungen abzuraten [85] – erfahrene Therapeuten können weiterhelfen, die geeignete Dosis zu ermitteln und gleichzeitig eine Überdosierung zu verhindern.
Das Coimbra-Protokoll
Vitamin D wird in Brasilien schon seit Jahren erfolgreich in der Therapie Multipler Sklerose eingesetzt. Das sogenannte Coimbra-Protokoll behandelt Multiple Sklerose mit sehr hohen, individuell abgestimmten Dosen Vitamin D. Hierzu wird die Aktivität des Vitamin D im Körper mittels des Parathormons gemessen und dann die Dosis individuell so weit erhöht, bis eine optimale Wirkung erreicht ist. Dabei wird eine Calcium-arme Diät eingehalten und diverse Parameter überwacht, um eine Überdosierung zu verhindern.
Dr. Coimbra geht davon aus, dass Multiple Sklerose eine Form von erblich bedingter, teilweiser Vitamin-D-Resistenz ist. Seine praktischen Erfahrungen zeigen zudem, dass das Ausmaß der Resistenz stark variiert und seine Patienten sehr unterschiedliche Dosierungen und Blutspiegel benötigen, um eine optimale Vitamin-D-Wirkung zu erreichen. Sowohl die Dosierungen als auch die Blutspiegel liegen dabei weit über den aktuell erforschten Werten.
Dr. Coimbra hat bisher keine Studien zu seinen Untersuchungen veröffentlicht, nach eigenen Angaben aber schon über 2000 MS-Patienten mit der Methode behandelt. Ziel der Therapie ist dabei die komplette Remission der MS und das Verschwinden aller jüngeren Symptome. Die Erfolgsrate liegt nach eigenen Aussagen bei über 90 Prozent. Zum Einsatz kommen in der Therapie nur Vitamin D und einige andere Vitamine.
Mehr Informationen im Interview mit Dr. Coimbra: Vitamin D und MS – das Coimbra-Protokoll
Weitere Nährstoffe für Multiple Sklerose
Vitamin D ist nicht der einzige Nährstoff, der im Zusammenhang mit Multipler Sklerose erforscht und eingesetzt wird, wenngleich derzeit Konsens besteht, dass Vitamin D der wichtigste Nährstoff bei MS ist. Hier ein kleiner Überblick. Aufgeführt sind sowohl Nährstoffe, welche eine zentrale Rolle bei MS einnehmen, als auch solche, die den Vitamin-D-Stoffwechsel optimieren.
Nährstoff | Rationale |
Regeneration des Myelin | |
Vitamin B12 | Vitamin B12 ist verantwortlich für die Regeneration der Meylinscheiden, welche bei der MS angegriffen werden. [68] Vitamin B12 ist wichtig für die Reparatur der entstandenen Myelinschäden. Ein Vitamin-B12-Mangel verschlimmert den Krankheitsverlauf und behindert den Erfolg anderer Therapien. [69] Vitamin B12 Mangel hat der MS sehr ähnliche Symptome. [70] |
Folsäure B9 | Folsäure wirkt eng mit Vitamin B12 im Methylierungszyklus und der Regeneration der Myelinscheiden zusammen. |
Cholin | Cholin ist wichtig für die Regeneration der Myelinscheiden. Cholin beschleunigt die Reparatur der Nerven nach einem MS schub. [70-73] |
Unterstützung des Vitamin D | |
Vitamin B2 | Wichtig für die Enzyme FMN und FAD, welche eine Rolle im Vitamin-D-Stoffwechsel spielen. Die Vitamin-B2-Enzyme regenerieren die Hydroxylasen, welche für die Umwandlung des Vitamin D in seine aktiven Formen benötigt werden. [74] |
Magnesium | Magnesium ist notwendig für Bildung und Aktivität der Vitamin-D-Hydroxylasen, wird aber auch davon unabhängig bei MS erforscht.[75-77] |
Anti-entzündlich, Antioxidantien | |
Selen | Selen wirkt als Antioxidans und hilft, den bei MS entstehenden oxidativen Stress einzudämmen. Selen ist bei MS deutlich erniedrigt. [78-80] |
Vitamin B3 | Vitamin B3 ist nötig zur Bildung des Enzyms NAD, welchem eine Rolle in der Entstehung von MS zugesprochen wird. [81, 82] |
DHA und alpha-Linolensäure (Omega-3) | Omega-3-Fette wirken anti-entzündlich und werden in Zusammenhang mit MS erforscht. [83, 84] Die DHA-Spiegel im Gehirn sind bei MS deutlich niedriger als bei Kontrollen. |
Fazit Vitamin D und MS
Die zentrale Rolle des Vitamin D in der Entstehung und Behandlung von Multipler Sklerose darf als gesichert angesehen werden. Die Bedeutung des Vitamin D in der Prävention von MS ist derzeit unumstritten. Besonders in der Schwangerschaft, Kindheit und Jugend ist eine ausreichende Versorgung mit Vitamin D ein kritischer Faktor.
Offen ist derzeit noch, wie ein optimales Behandlungskonzept aussieht – die bisher vielversprechendste Option ist das Coimbra-Protokoll.
Die klinische Forschung hinkt derzeit den praktischen Erkenntnissen hinterher: Das Design und die Methodik aktueller Studien lassen sehr zu wünschen übrig. Neuen Theorien, die sich in der Praxis gut bewährt haben, wird nicht ausreichend nachgegangen.
Nach aktueller Datenlage ist zu vermuten, dass bei MS recht hohe Dosen Vitamin D nötig sind, um eine Remission der Krankheit zu erreichen. Die genaue Höhe dieser Dosis ist vermutlich individuell anzupassen. Aktuelle Studien legen nahe, dass eine allgemeine Ergänzung ab 15.000 IE pro Tag Aussicht auf positive Ergebnisse birgt. Erkenntnisse aus der Praxis des Coimbra-Protokolls legen jedoch nahe, das die individuell benötigten Dosen durchaus deutlich höher liegen können.
Die nächsten Jahre dürften spannende neue Ergebnisse bringen, da derzeit eine ganze Reihe großangelegter Studien im Gange sind, deren Auswertung in den nächsten Jahren erwartet wird.
Quellen
- Ascherio A, Munger KL. Environmental risk factors for multiple sclerosis. P art I: the role of infection. Ann Neurol 2007; 61: 288–99.
- Ascherio A, Munger KL. Environmental risk factors for multiple sclerosis. Part II: noninfectious factors. Ann Neurol 2007; 61: 504–13.
- Sawcer S, Hellenthal G, Pirinen M et al. Genetic risk and a primary role for cell-mediated immune mechanisms in multiple sclerosis. Nature 476(7359), 214–219 (2011).
- Beecham AH, Patsopoulos NA, Xifara DK et al. Analysis of immune-related loci identifies 48 new susceptibility variants for multiple sclerosis. Nat. Genet. 45, 1353–1360 (2013).
- Dyment DA, Ebers GC, Sadovnick AD. Genetics of multiple sclerosis. Lancet Neurol 2004; 3: 104–10.
- Ascherio A, Munger KL, Lunemann JD. The initiation and prevention of multiple sclerosis. Nat. Rev. Neurol. 8(11), 602–612 (2012).
- Handel AE, Giovannoni G, Ebers GC, Ramagopalan SV. Environmental factors and their timing in adult-onset multiple sclerosis. Nat. Rev. Neurol. 6(3), 156–166 (2010).
- Goldberg P. Multiple sclerosis: vitamin D and calcium as environmental determinants of prevalence (a viewpoint). Part 1: sunlight, dietary factors and epidemiology. Intern J Environ Stud 1974; 6: 19–27.
- Acheson, E. D., Bachrach, C. A. and Wright, F. M. (1960), Some comments on the relationship of the distribution of multiple sclerosis to latitude, solar radiation, and other variables. Acta Psychiatrica Scandinavica, 35: 132–147.
- Ebers, G. C., & Sadovnick, A. D. (1993). The geographic distribution of multiple sclerosis: a review. Neuroepidemiology, 12(1), 1-5.
- Kurtzke JF, Beebe GW, Norman JE. Epidemiology of multiple sclerosis in U.S. veterans: 1. Race, sex, and geographic distribution. Neurology 1979; 29: 1228–35.
- Koch-Henriksen N, Sorensen PS. The changing demographic pattern of multiple sclerosis epidemiology. Lancet Neurol. 9(5), 520–532 (2011).
- Swank RL, Lerstad O, Strøm A, Backer J. Multiple sclerosis in rural Norway. Its geographic and occupational incidence in relation to nutrition. N Engl J Med 1952; 246: 721–28.
- Kurtzke JF, Beebe GW, Norman JE. Epidemiology of multiple sclerosis in US veterans: III. Migration and the risk of MS. Neurology 1985; 35: 672–78.
- Gale CR, Martyn CN. Migrant studies in multiple sclerosis. Prog Neurobiol 1995; 47: 425–48
- Dean G, Elian M. Age at immigration to England of Asian and Caribbean immigrants and the risk of developing multiple sclerosis. J Neurol Neurosurg Psychiatry 1997;63(5):565–8.
- van der Mei IA, Ponsonby AL, Dwyer T, et al. Past exposure to sun, skin phenotype, and risk of multiple sclerosis: case-control study. BMJ 2003;327(7410): 316.
- Islam T, Gauderman WJ, Cozen W, et al. Childhood sun exposure influences risk of multiple sclerosis in monozygotic twins. Neurology 2007;69(4):381–8.
- Hammond SR, English DR, McLeod JG. The age-range of risk of developing multiple sclerosis: evidence from a migrant population in Australia. Brain 2000;123(Pt 5):968–74.
- Willer CJ, Dyment DA, Sadovnick AD, et al. Timing of birth and risk of multiple sclerosis: population based study. BMJ 2005;330(7483):120.
- Staples J, Ponsonby AL, Lim L, et al. Low maternal exposure to ultraviolet radiation in pregnancy, month of birth, and risk of multiple sclerosis in offspring: longitudinal analysis. BMJ 2010;340:c1640.
- Feron F, Burne TH, Brown J, et al. Developmental vitamin D3 deficiency alters the adult rat brain. Brain Res Bull 2005;65(2):141–8.
- Almeras L, Eyles D, Benech P, et al. Developmental vitamin D deficiency alters brain protein expression in the adult rat: implications for neuropsychiatric disorders. Proteomics 2007;7(5):769–80.
- Van der Mei, I. A. F., Simpson, S., Stankovich, J., & Taylor, B. V. (2011). Individual and joint action of environmental factors and risk of MS. Neurologic clinics, 29(2), 233-255.
- Sloka S, Silva C, Pryse-Phillips W, Patten S, Metz L, Yong VW. A quantitative analysis of suspected environmental causes of MS. Can. J. Neurol. Sci. 38(1), 98–105 (2011).
- Lucas RM, Ponsonby AL, Dear K et al. Sun exposure and vitamin D are independent risk factors for CNS demyelination. Neurology 76(6), 540–548 (2011).
- Ascherio A, Munger KL, Simon KC. Vitamin D and multiple sclerosis. Lancet Neurol. 2010; 9:599–612.
- Simon, K. C., Munger, K. L., & Ascherio, A. (2012). Vitamin D and multiple sclerosis: epidemiology, immunology, and genetics. Current opinion in neurology, 25(3), 246.
- Munger KL, Levin LI, Hollis BW, Howard NS, Ascherio A. Serum 25-hydroxyvitamin D levels and risk of multiple sclerosis. JAMA 296(23), 2832–2838 (2006).
- Salzer J, Hallmans G, Nystrom M, Stenlund H, Wadell G, Sundstrom P. Vitamin D as a protective factor in multiple sclerosis. Neurology 79(21), 2140–2145 (2012).
- Mirzaei F, Michels KB, Munger K, O’Reilly E, Chitnis T, Forman MR, Giovannucci E, Rosner B, Ascherio A: Gestational vitamin D and the risk of multiple sclerosis in offspring. Ann Neurol 2011, 70:30–40.
- Simpson S Jr, Taylor B, Blizzard L, Ponsonby AL, Pittas F, Tremlett H, Dwyer T, Gies P, Van der Mei I: Higher 25-hydroxyvitamin D is associated with lower relapse risk in multiple sclerosis. Ann Neurol 2010, 68:193–203.
- Runia TF, Hop WCJ, De Rijke YB, Buljevac D, Hintzen RQ: Lower serum vitamin D levels are associated with a higher relapse risk in multiple sclerosis. Neurology 2012, 79:261–266.
- Mowry EM, Krupp LB, Milazzo M, Chabas D, Strober JB, Belman AL, McDonald JC, Oksenberg JR, Bacchetti P, Waubant E: Vitamin D status is associated with relapse rate in pediatric-onset multiple sclerosis. Ann Neurol 2010, 67:618–624.
- Mowry EM, Waubant E, McCulloch CE, Okuda DT, Evangelista AA, Lincoln RR, Gourraud P-A, Brenneman D, Owen MC, Qualley P, Bucci M, Hauser SL, Pelletier D: Vitamin D status predicts new brain magnetic resonance imaging activity in multiple sclerosis. Ann Neurol 2012, 72:234–240.
- Limmroth, V. (2013). Vitamin-D-Status entspricht der Erkrankungsaktivität im MRT. InFo Neurologie & Psychiatrie, 15(3), 37-37.
- Kimball SM, Ursell MR, O’Connor P, Vieth R: Safety of vitamin D3 in adults with multiple sclerosis. Am J Clin Nutr 2007, 86:645–651.
- Burton JM, Kimball S, Vieth R, Bar-Or A, Dosch H-M, Cheung R, Gagne D, D’Souza C, Ursell M, O’Connor P: A phase I/II dose-escalation trial of vitamin D3 and calcium in multiple sclerosis. Neurology 2010, 74:1852–1859.
- Soilu-Hanninen M, Aivo J, Lindstrom B-M, Elovaara I, Sumelahti M-L, Farkkila M, Tienari P, Atula S, Sarasoja T, Herrala L, Keskinarkaus I, Kruger J, Kallio T, Rocca MA, Filippi M: A randomised, double blind, placebo controlled trial with vitamin D3 as an add on treatment to interferon ƒÀ-1b in patients with multiple sclerosis. J Neurol Neurosurg Psychiatry 2012, 83:565.571.
- Kampman MT, Steffensen LH, Mellgren SI, et al. Effect of vitamin D3 supplementation on relapses, disease progression and measures of function in persons with multiple sclerosis: exploratory outcomes from a double-blind randomised controlled trial. Mult Scler. 2012;18:1144–1151.
- Congress of the European Committee for Treatment and Research in Multiple Sclerosis (ECTRIMS) 2016. Abstract 166. Presented September 16, 2016.
- http://www.medscape.com/viewarticle/869378 verifiziert 20.12.2016
- Rhead, B., Bäärnhielm, M., Gianfrancesco, M., Mok, A., Shao, X., Quach, H., … & Hedström, A. K. (2016). Mendelian randomization shows a causal effect of low vitamin D on multiple sclerosis risk. Neurology Genetics, 2(5), e97.
- Bäärnhielm, M. (2016). Vitamin D and multiple sclerosis: epidemiological studies on environmental and genetic risk factors.
- Ramagopalan SV, Dyment DA, Cader MZ, Morrison KM, Disanto G, Morahan JM, Berlanga-Taylor AJ, Handel A, De Luca GC, Sadovnick AD, Lepage P, Montpetit A, Ebers GC: Rare variants in the CYP27B1 gene are associated with multiple sclerosis. Ann Neurol 2011, 70:881–886.
- Ramagopalan, S. V., Hanwell, H. E., Giovannoni, G., Knappskog, P. M., Nyland, H. I., Myhr, K. M., … & Torkildsen, Ø. (2010). Vitamin D–Dependent Rickets, HLA-DRB1, and the Risk of Multiple Sclerosis. Archives of neurology, 67(8), 1034-1035.
- Torkildsen ØKnappskog PMNyland HIMyhr KM Vitamin D–dependent rickets as a possible risk factor for multiple sclerosis. Arch Neurol 2008;65 (6) 809- 811
- Hart PH, Gorman S, Finlay-Jones JJ. Modulation of the immune system by UV radiation: more than just the effects of vitamin D? Nat. Rev. Immunol. 11(9), 584–596 (2011)
- Smolders J, Damoiseaux J, Menheere P, Hupperts R. Vitamin D as an immune modulator in multiple sclerosis, a review. J. Neuroimmunol. 194(1–2), 7–17 (2008).
- Ramagopalan SV, Maugeri NJ, Handunnetthi L, Lincoln MR, Orton S-M, Dyment DA, Deluca GC, Herrera BM, Chao MJ, Sadovnick AD, Ebers GC, Knight JC: Expression of the multiple sclerosis-associated MHC class II Allele HLA-DRB1*1501 is regulated by vitamin D. PLoS Genet 2009, 5:e1000369.
- l Mashayekhi F, Salehi Z. Administration of vitamin D3 induces CNPase and myelin oligodendrocyte glycoprotein expression in the cerebral cortex of the murine model of cuprizone-induced demyelination. Folia Neuropathol. 2016;54(3):259-264.
- Klawiter EC, Piccio L, Lyons JA, Mikesell R, O’Connor KC, Cross AH. Elevated intrathecal myelin oligodendrocyte glycoprotein antibodies in multiple sclerosis. Arch Neurol. 2010 Sep;67(9):1102-8.
- Ferber IA, Brocke S, Taylor-Edwards C, Ridgway W, Dinisco C, Steinman L, et al.Mice with a disrupted IFN-gamma gene are susceptible to the induction ofexperimental autoimmune encephalomyelitis (EAE). J Immunol 1996;156:5–7.
- Zhang GX, Gran B, Yu S, Li J, Siglienti I, Chen X, et al. Induction of experimentalautoimmune encephalomyelitis in IL-12 receptor-beta 2-deficient mice: IL-12responsiveness is not required in the pathogenesis of inflammatory demyeli-nation in the central nervous system. J Immunol 2003;170:2153–60.
- Becher B, Durell BG, Noelle RJ. Experimental autoimmune encephalitis andinflammation in the absence of interleukin-12. J Clin Invest 2002;110:493–7.
- Rostami A, Ciric B. Role of Th17 cells in the pathogenesis of CNS inflammatory demyelination. J Neurol Sci. 2013 Oct 15;333(1-2):76-87. doi: 10.1016/j.jns.2013.03.002. Review.
- Babaloo Z, Aliparasti MR, Babaiea F, Almasi S, Baradaran B, Farhoudi M. The role of Th17 cells in patients with relapsing-remitting multiple sclerosis: interleukin-17A and interleukin-17F serum levels. Immunol Lett. 2015 Apr;164(2):76-80.
- Brucklacher-Waldert V, Stuerner K, Kolster M, Wolthausen J, Tolosa E. Pheno-typical and functional characterization of T helper 17 cells in multiple sclerosis.Brain J Neurol 2009;132:3329–41.
- Tzartos JS, Friese MA, Craner MJ, Palace J, Newcombe J, Esiri MM, et al.Interleukin-17 production in central nervous system-infiltrating T cells andglial cells is associated with active disease in multiple sclerosis. Am J Pathol2008;172:146–55.
- Heink, S., Yogev, N., Garbers, C., Herwerth, M., Aly, L., Gasperi, C., … & Sotlar, K. (2016). Trans-presentation of IL-6 by dendritic cells is required for the priming of pathogenic TH17 cells. Nature Immunology.
- Chang, S. H., Chung, Y., & Dong, C. (2010). Vitamin D suppresses Th17 cytokine production by inducing C/EBP homologous protein (CHOP) expression. Journal of Biological Chemistry, 285(50), 38751-38755.
- Tang, J., Zhou, R., Luger, D., Zhu, W., Silver, P. B., Grajewski, R. S., … & Caspi, R. R. (2009). Calcitriol suppresses antiretinal autoimmunity through inhibitory effects on the Th17 effector response. The Journal of Immunology, 182(8), 4624-4632.
- Bruce, D., Yu, S., Ooi, J. H., & Cantorna, M. T. (2011). Converging pathways lead to overproduction of IL-17 in the absence of vitamin D signaling. International immunology, 23(8), 519-528.
- Mayne, C. G., Spanier, J. A., Relland, L. M., Williams, C. B., & Hayes, C. E. (2011). 1, 25-Dihydroxyvitamin D3 acts directly on the T lymphocyte vitamin D receptor to inhibit experimental autoimmune encephalomyelitis. European journal of immunology, 41(3), 822-832.
- Bhargava P, Steele SU, Waubant E, Revirajan NR, Marcus J, Dembele M, Cassard SD, Hollis BW, Crainiceanu C, Mowry EM. Multiple sclerosis patients have a diminished serologic response to vitamin D supplementation compared to healthy controls. Mult Scler. 2016 May;22(6):753-60.
- Rinaldi, A. O., Sanseverino, I., Purificato, C., Cortese, A., Mechelli, R., Francisci, S., … & Gauzzi, M. C. (2015). Increased circulating levels of vitamin D binding protein in MS patients. Toxins, 7(1), 129-137.
- Hollis, B. W., & Wagner, C. L. (2013). The role of the parent compound vitamin D with respect to metabolism and function: why clinical dose intervals can affect clinical outcomes. The Journal of Clinical Endocrinology & Metabolism, 98(12), 4619-4628.
- Miller, A., Korem, M., Almog, R., & Galboiz, Y. (2005). Vitamin B12, demyelination, remyelination and repair in multiple sclerosis. Journal of the neurological sciences, 233(1), 93-97.
- B. Kocer, S. Engur, F. Ak, M. Yilmaz, Serum vitamin B12, folate, and homocysteine levels and their association with clinical and electrophysiological parameters in multiple sclerosis, Journal of Clinical Neuroscience, Volume 16, Issue 3, March 2009
- Kremer, D., Hartung, H. P., Stangel, M., & Küry, P. (2015). Neue Therapiestrategien zur Myelinreparatur bei der Multiplen Sklerose. Der Nervenarzt, 86(8), 934-946.
- Grieb, P. (2015). Beneficial effects of exogenous CDP-choline (citicoline) in EAE. Brain, 138(11), e388-e388.
- Skripuletz, T., Linker, R. A., & Stangel, M. (2015). The choline pathway as a strategy to promote central nervous system (CNS) remyelination. Neural regeneration research, 10(9), 1369.
- Skripuletz, T., Manzel, A., Gropengießer, K., Schäfer, N., Gudi, V., Singh, V., … & Vulinovic, F. (2015). Pivotal role of choline metabolites in remyelination. Brain, 138(2), 398-413.
- Preedy, V. R., Watson, R. R., & Martin, C. R. (2011). Handbook of behavior, food and nutrition. Springer Science & Business Media. S. 2437 ff.
- Johnson S. The multifaceted and widespread pathology of magnesium deficiency. Med Hypotheses. 2001 Feb;56(2):163-70.
- Yasui, M., & Ota, K. (1992). Experimental and clinical studies on dysregulation of magnesium metabolism and the aetiopathogenesis of multiple sclerosis. Magnesium research, 5(4), 295-302.
- Yasui, M., Yase, Y., Ando, K., Adachi, K., Mukoyama, M., & Ohsugi, K. (1990). Magnesium concentration in brains from multiple sclerosis patients. Acta neurologica scandinavica, 81(3), 197-200.
- Socha, K., Kochanowicz, J., Karpinska, E., Soroczynska, J., Jakoniuk, M., Mariak, Z., & Borawska, M. H. (2014). Dietary habits and selenium, glutathione peroxidase and total antioxidant status in the serum of patients with relapsing-remitting multiple sclerosis. Nutrition journal, 13(1), 1.
- Mehrpour, M., Kyani, A., Tafazzoli, M., Fathi, F. and Joghataie, M.-T. (2013), A metabonomics investigation of multiple sclerosis by nuclear magnetic resonance. Magn. Reson. Chem., 51: 102–109. doi: 10.1002/mrc.3915
- S. Johnson, The possible role of gradual accumulation of copper, cadmium, lead and iron and gradual depletion of zinc, magnesium, selenium, vitamins B2, B6, D, and E and essential fatty acids in multiple sclerosis, Medical Hypotheses, Volume 55, Issue 3, 2000, Pages 239-241, ISSN 0306-9877
- Penberthy, W. T., & Tsunoda, I. (2009). The importance of NAD in multiple sclerosis. Current pharmaceutical design, 15(1), 64-99.
- Braidy, N., Lim, C. K., Grant, R., Brew, B. J., & Guillemin, G. J. (2013). Serum nicotinamide adenine dinucleotide levels through disease course in multiple sclerosis. Brain research, 1537, 267-272.
- Kong W, Yen JH, Ganea D. Docosahexaenoic acid prevents dendritic cell maturation, inhibits antigen-specific Th1/Th17 differentiation and suppresses experimental autoimmune encephalomyelitis. Brain Behav Immun. 2011 Jul;25(5):872-82.
- Latronico T, Liuzzi GM, Rossano R, Fasano A, Riccio P. Inhibitory effect of polyunsaturated fatty acids on MMP-9 release from microglial cells — implications for complementary multiple sclerosis treatment. Neurochem Res 2007;32:2184—93.
- Fragoso, Y. D., Adoni, T., Damasceno, A., de Albuquerque, D. C., Ferreira, M. L., Finkelzstejn, A., … & Mendes, M. F. (2014). Unfavorable outcomes during treatment of multiple sclerosis with high doses of vitamin D. Journal of the neurological sciences, 346(1-2), 341.
Bild: branch bark von sunphlo Lizenz: cc-by

